宫腔镜作为评估与改善子宫环境的“金标准”,在试管婴儿周期中扮演着关键角色。许多患者发现,医生常建议宫腔镜检查后尽快安排胚胎移植。这一策略背后蕴含着怎样的医学逻辑?不同宫腔镜操作后,移植时间又该如何把握?本文结合临床研究与专家共识,为您系统解析。
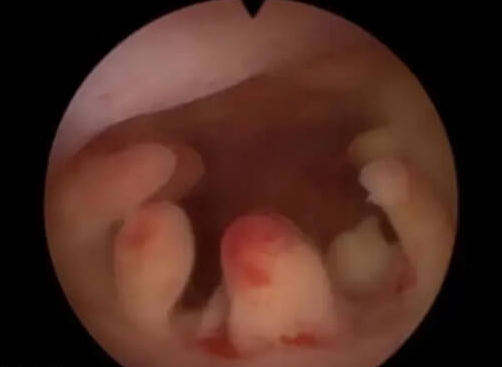
一、为何强调“尽快移植”?
1. 子宫内膜修复的“黄金窗口期”
宫腔镜检查或手术(如息肉切除、粘连分离)会人为造成子宫内膜轻微损伤,但这种损伤会激活子宫内膜的“修复机制”。研究显示,术后7-10天内子宫内膜处于快速增殖期,细胞活性增强,对胚胎的接受性显著提升。若错过这一窗口期,子宫内膜可能因过度修复形成纤维化或炎症反应,反而降低着床率。
2. 病理风险的“及时阻断”
宫腔镜可发现并处理影响妊娠的隐匿性病变(如子宫内膜息肉、黏膜下肌瘤、宫腔粘连)。若检查后延迟移植,未处理的病变可能复发(如息肉再生),或新发炎症(如慢性子宫内膜炎)可能再次影响子宫环境。例如,宫腔粘连分离术后,若超过1个月未移植,粘连复发率可达30%-40%。
3. 激素水平的“精准同步”
试管周期中,胚胎移植需与子宫内膜容受性窗口(WOI)精准匹配。宫腔镜检查后,医生可根据内膜厚度、形态及血流情况,结合患者激素水平(如雌激素、孕酮),制定个体化移植方案。延迟移植可能导致激素波动,使WOI提前或延后,增加胚胎与内膜发育不同步的风险。
二、不同宫腔镜操作后的移植时间指南
1. 单纯宫腔镜检查(无手术)
操作内容:仅进行宫腔观察、输卵管通液或内膜活检。
移植时间:检查后次月即可移植(即间隔1个自然月经周期)。
原理:检查未破坏子宫内膜基底层,术后恢复快,次月内膜容受性即可恢复至正常水平。
2. 轻度宫腔手术(息肉切除、黏膜下肌瘤剔除)
操作内容:切除直径<2cm的息肉或小型肌瘤,未损伤肌层。
移植时间:术后1-2个月经周期后移植(具体需根据内膜修复情况调整)。
数据支持:研究显示,此类患者术后1个月移植的临床妊娠率与次月移植无显著差异(45% vs 48%),但若合并慢性子宫内膜炎,需延长至2个月。
3. 复杂宫腔手术(粘连分离、子宫纵隔切除)
操作内容:分离重度粘连或切除子宫纵隔,可能损伤肌层。
移植时间:术后2-3个月经周期后移植,需结合宫腔镜二次评估。
关键指标:二次宫腔镜显示内膜覆盖良好、无纤维化,且三维超声提示宫腔形态正常。
三、特殊情况处理:延迟移植的医学指征
若出现以下情况,需延迟移植:
术后感染:发热、腹痛、分泌物异常,需抗感染治疗至痊愈后1个月。
内膜修复不良:术后2周复查内膜厚度<7mm,需补充雌激素促进生长。
激素水平紊乱:如促排卵后卵巢过度刺激综合征(OHSS),需暂停移植至身体恢复。
四、患者行动指南:如何把握最佳移植时机
术后随访:严格按医嘱进行术后7天、14天超声复查,监测内膜厚度及形态。
激素管理:若使用雌激素促进内膜生长,需定期抽血调整剂量,避免内膜过厚(>12mm)或过薄(<6mm)。
生活方式:术后1个月内避免性生活、盆浴及剧烈运动,预防感染与出血。
宫腔镜检查后尽快移植,是医学逻辑与临床经验的双重选择。患者需与医生充分沟通,结合自身宫腔环境修复情况、激素水平及胚胎质量,制定个体化方案。记住,每一次精准的时间把控,都是向成功妊娠迈进的关键一步。