在试管婴儿的治疗过程中,许多患者常陷入一个误区:认为取卵数量越多,成功率就越高。然而,生殖医学领域的最新研究和临床实践表明,取卵数量与成功率之间并非简单的线性关系,卵子质量、患者身体状况以及医疗方案的合理性等因素同样至关重要。
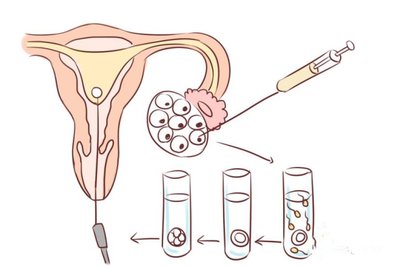
一、取卵数量:适度才是最优解
国际权威生殖医学组织通过大规模数据分析发现,单周期获卵数在10—15枚时,活产率最高。这一范围被称为“黄金区间”,既能提供足够的选择空间,又能避免过度刺激带来的风险。当取卵数超过15枚时,虽然卵子数量增加,但实际可用胚胎数并未显著提升,反而可能因以下问题降低成功率:
1、卵巢过度刺激综合征(OHSS):高雌激素水平可能诱发OHSS,表现为腹胀、腹水、血栓甚至肾功能衰竭,年轻、瘦小或多囊卵巢综合征(PCOS)患者风险更高。例如,某患者因单周期取卵36枚,导致严重OHSS,不得不取消新鲜胚胎移植,最终通过冷冻胚胎技术才成功妊娠。
2、卵子质量下降:过度促排卵可能加速卵泡消耗,导致卵子成熟度不足或染色体异常。数据显示,当获卵数超过20枚时,优质胚胎率反而下降。
3、子宫内膜容受性受损:高雌激素水平可能改变子宫内膜状态,影响胚胎着床。临床中,部分患者因取卵数过多,需等待1—2个月再移植,以恢复子宫内膜环境。
二、卵子质量:决定妊娠结局的核心因素
卵子质量直接影响受精能力、胚胎发育潜力及妊娠结局。即使取卵数量较少,若卵子质量优秀,仍可获得高成功率。例如,一位38岁患者仅取卵6枚,但因卵子成熟度高、遗传物质正常,最终形成3枚优质胚胎,单次移植即成功妊娠。
影响卵子质量的关键因素:
年龄:35岁以上女性卵子染色体异常率显著上升,即使AMH(抗缪勒管激素)正常,卵子质量也可能下降。
生活方式:吸烟、饮酒、熬夜、高糖饮食等会加速卵泡消耗,降低卵子活性。
疾病管理:内分泌失调、卵巢疾病(如子宫内膜异位症)或慢性炎症可能影响卵子发育。
环境暴露:辐射、化学污染物(如农药、甲醛)和某些化妆品成分可能损害卵子DNA。
三、提升卵子质量:科学干预与生活方式调整
提高卵子质量需从多维度综合干预,以下策略经临床验证有效:
1. 营养支持与代谢管理
抗氧化剂:辅酶Q10(每日600mg)、维生素D、叶酸等可减少自由基损伤,改善线粒体功能。
铁元素补充:月经期间多吃菠菜、动物肝脏等含铁食物,调理气血。
控制体重:BMI>24的女性减重5%—10%,可显著提高卵子质量;胰岛素抵抗患者需严格控糖。
2. 运动与心理调节
适度运动:每周3—5次有氧运动(如散步、慢跑、游泳),每次30分钟以上,促进血液循环。
压力管理:长期焦虑会抑制下丘脑-垂体-卵巢轴功能,导致激素紊乱。可通过冥想、瑜伽或心理咨询缓解压力。
3. 医疗干预与个性化方案
预处理治疗:卵巢储备低下者可在促排前3—6个月使用DHEA、生长激素等药物改善卵巢功能。
温和刺激方案:高反应人群(如PCOS)采用拮抗剂方案+GnRH激动剂扳机,将目标获卵数控制在10—15枚。
胚胎染色体筛查:对高龄或反复流产患者,通过PGT-A技术筛选整倍体胚胎,单枚移植即可获得高活产率。
四、科学备孕,理性选择
试管婴儿的成功是卵子质量、胚胎潜能、子宫内膜容受性及医疗技术多方协作的结果。患者应避免盲目追求取卵数量,而是与医生充分沟通,制定个性化方案。同时,通过改善生活方式、加强营养管理和心理调节,提升卵子质量,为妊娠奠定坚实基础。毕竟,好孕可能只需一颗优质卵子,而非数十枚“数量优势”。