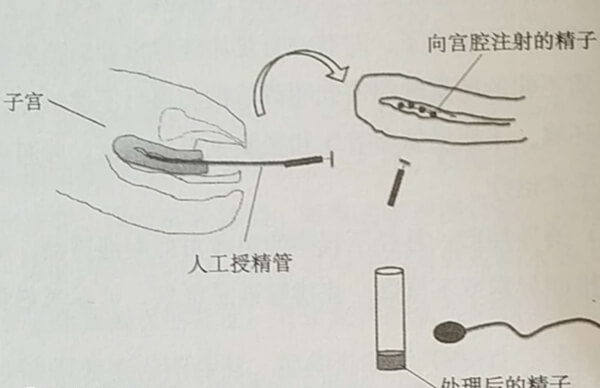
在试管婴儿技术中,囊胚培养(养囊)是提高胚胎着床率的关键环节。然而,一个常见误区是“只有优质胚胎才能形成囊胚”,实际上,临床数据显示,部分质量一般的胚胎也可能成功发育为囊胚。本文将解析囊胚形成的核心标准、成功率影响因素及临床决策逻辑。
1、囊胚形成的胚胎标准
01胚胎分级与养囊成功率
一级胚胎:细胞分裂均匀、碎片率<5%,养囊成功率超90%,是首选对象。
二级胚胎:细胞分裂稍不均、碎片率5%-20%,养囊成功率约60%-70%,仍具备较高潜力。
三级胚胎:细胞分裂不均、碎片率20%-50%,养囊成功率降至30%-40%,但仍有小部分可成功。
四级胚胎:碎片率>50%,养囊成功率不足10%,通常不建议养囊。
02动态发育评估
胚胎的发育速度比初始分级更重要。例如,第3天达到8细胞期且细胞紧密排列的胚胎,即使初始分级为二级,养囊成功率仍较高。
2、影响囊胚形成的非质量因素
01实验室条件
培养环境:需模拟子宫内环境(37℃、5% CO₂、6% O₂),温度波动超过±0.5℃可能导致胚胎停滞。
培养液成分:需含氨基酸、维生素、生长因子等,部分实验室采用序贯培养液,成功率可提升15%。
02医生经验
胚胎师需精准判断胚胎发育节点,例如,在受精后第5天选择扩张度达3级以上的胚胎进行移植。
03个体差异
年轻女性(<35岁)的胚胎发育潜能更强,养囊成功率比高龄女性高20%-30%。
子宫内膜异位症、多囊卵巢综合征患者的胚胎可能存在代谢缺陷,养囊需更谨慎。
3、哪些胚胎适合养囊?
01优先养囊的胚胎类型
高评分胚胎:一级、二级胚胎应优先养囊,以最大化利用优质资源。
可利用胚胎数量多:若获卵数>10枚且胚胎数量≥5枚,可尝试养囊,即使部分胚胎失败,仍有选择余地。
反复种植失败:对2次以上移植失败的患者,养囊可筛选出真正具有发育潜能的胚胎。
02需谨慎养囊的情况
胚胎数量少:若仅获3-4枚胚胎,直接移植卵裂期胚胎更稳妥,避免养囊失败导致无胚胎可用。
高龄女性:40岁以上女性的胚胎染色体异常率高达60%-80%,养囊成功率显著降低。
胚胎发育迟缓:第3天细胞数<6个的胚胎,养囊成功率不足20%。
4、养囊成功的“黑马”胚胎
案例1、某38岁患者,获卵8枚,仅配成3枚三级胚胎(碎片率30%-40%)。经养囊后,1枚胚胎发育为3BB级囊胚并成功妊娠。
案例2、多囊卵巢综合征患者,获卵15枚,配成10枚胚胎(含6枚三级胚胎)。养囊后形成4枚囊胚,移植后成功分娩。
机制推测:部分胚胎可能因卵裂球分布不均或代谢异常被低估,但在延长培养中通过自我修复机制恢复正常发育。
5、养囊的风险与收益权衡
收益:囊胚移植成功率比卵裂期胚胎高20%-30%,单囊胚移植可降低多胎妊娠风险。
囊胚染色体筛查(PGT-A)准确性更高,可避免非整倍体胚胎移植。
风险:养囊过程胚胎损失率约30%-50%,若初始胚胎数量少,可能导致无胚胎可移植。
单卵双胎概率增加(约1%-3%),需警惕早产等并发症。
多多有话说
囊胚形成的本质是“优胜劣汰”,但并非仅由胚胎质量决定。实验室技术、医生经验及患者个体差异均起关键作用。对于胚胎数量充足、反复种植失败或高龄患者,养囊是提升妊娠率的有效策略;而对于胚胎数量少或质量极差的患者,直接移植卵裂期胚胎可能更稳妥。最终决策需结合胚胎动态发育评估、实验室条件及患者意愿,在风险与收益间找到平衡点。