双子宫作为先天性子宫发育畸形,虽不影响卵泡发育和取卵过程,但因其特殊的解剖结构可能对试管婴儿成功率产生显著影响。本文将从解剖结构、妊娠风险、成功率范围及优化策略四个维度进行专业解析。
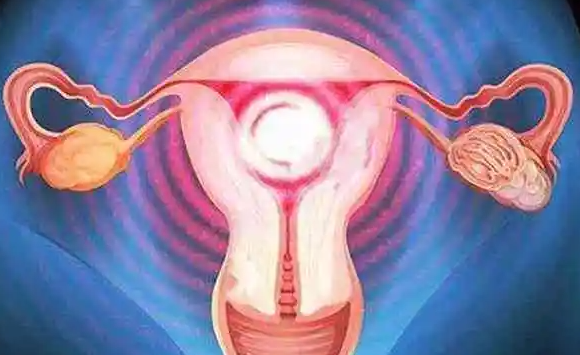
一、解剖结构对胚胎着床的双重影响
双子宫患者存在两个独立的子宫腔,可能伴随子宫肌层薄弱、宫腔容积缩小等问题。研究显示,约30%的双子宫患者存在单侧宫腔容积不足正常子宫的50%,导致胚胎着床空间受限。此外,内膜血流灌注不足、蜕膜化障碍等问题,可能使胚胎种植失败率较正常子宫升高20%-30%。例如,某患者因双子宫导致宫腔容积仅为正常值的40%,首次移植失败后,通过宫腔镜扩张术改善宫腔形态,二次移植成功妊娠。
二、妊娠期并发症风险显著升高
双子宫患者孕期面临早产、流产、胎位异常等风险。临床数据显示,双子宫患者早产率达25%-35%,剖宫产率超过70%,新生儿平均体重较正常子宫低150-250g。某案例中,32岁双子宫患者通过单胚胎移植技术妊娠,但因子宫空间受限,孕34周出现胎膜早破,最终剖宫产娩出低体重儿。
三、成功率范围与个体化差异
双子宫患者试管婴儿临床妊娠率约为40%-50%,活产率约35%-45%。成功率受多重因素影响:
畸形程度:轻度畸形(宫底凹陷<1cm)且内膜厚度≥7mm者,成功率可接近正常子宫的50%-60%;
合并症:合并子宫内膜异位症或输卵管积水者,成功率可能降至30%以下;
年龄因素:35岁以上患者成功率每年下降5%-8%。
四、成功率优化策略
术前评估:通过三维超声、宫腔镜全面评估子宫形态、内膜厚度及血流;
单胚胎移植:减少多胎妊娠对异常子宫的额外压力,降低早产风险;
胚胎筛选:采用PGT-A技术排除染色体异常胚胎,提高活产率约5%-10%;
内膜准备:雌激素联合阿司匹林/低分子肝素改善内膜血流,妊娠率可提升5%-8%;
手术矫正:对反复流产或严重畸形者,行Strassman子宫成形术,术后妊娠率可接近正常子宫的60%-70%。
五、临床决策建议
双子宫患者试管助孕需遵循"个体化评估-多学科协作-全程管理"原则。建议选择具备生殖医学与产科联合门诊的医疗机构,在移植前制定包括宫颈环扎、孕期监测等在内的完整方案。即使成功妊娠,仍需密切监测宫颈长度与宫缩,必要时提前终止妊娠以保障母婴安全。